Tổng số phụ: 90,000₫
Tin tức
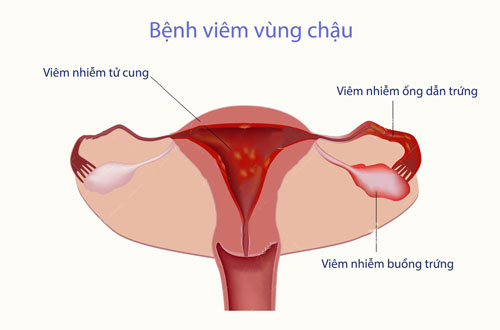
Chuẩn đoán và điều trị viêm vùng chậu
1. Bệnh viêm vùng chậu là gì?
Bệnh viêm vùng chậu (PID) bao gồm một loạt các bức xúc viêm của đường sinh dục nữ trên, bao gồm bất cứ bức xúc viêm nội mạc tử cung như viêm ống dẫn trứng, áp xe buồng trứng, viêm phúc mạc vùng chậu. Nguyên nhân gây bệnh thông thường nhất là các vi khuẩn truyền nhiễm qua đường tình dục , khác biệt là N. gonorrhoeae và C. trachomatis. Các nghiên cứu và phân tích cách đây không lâu cho thấy tỷ trọng các trường hợp PID do N. gonorrhoeae hoặc C. trachomatis đang giảm. Đồng thời, các loại vi khuẩn âm đạo (tỉ dụ như, vi khuẩn kỵ khí, G. vaginalis, Haemophilus influenzae , vi khuẩn Gram âm và Streptococcus agalactiae ) đang là nguyên cớ đang tăng lên gây bệnh viêm vùng chậu.
2. Chẩn đoán viêm vùng chậu
Viêm vùng chậu cấp tính rất khó kết luận do không có hiện tượng và tín hiệu tương tác . Nhiều thiếu phụ bị mắc bệnh viêm vùng chậu không có hiện tượng đặc hiệu thậm chí không có hiện tượng . Điều này dẫn đến kết luận và điều trị muộn, để lại nhiều di chứng viêm ở đường sinh dục trên. Phương pháp nội soi có thể được sử dụng để kết luận chính xác hơn về viêm ống dẫn trứng. Tuy nhiên, nội soi ổ bụng sẽ không phát hiện viêm nội mạc tử cung và có thể không phát hiện thực trạng viêm ống dẫn trứng thể nhẹ. Do đó, kết luận PID thường dựa trên hậu quả lâm sàng không chính xác .
2.1 Chuẩn đoán phân biệt :
• Thai ngoài tử cung.
• U buồng trứng xoắn, xuất huyết nang buồng trứng.
• Lạc nội mạc tử cung.
• Ung thư buồng trứng phát triển cấp.
• U xơ tử cung hoại tử.
• Viêm ru ột thừa cấp.
• Viêm dửng dưng g, viêm đài bể thận, cơn đau quặn thận
Tiêu chuẩn chuẩn đoán viêm vùng chậu gồm:
2.2 Tiêu chuẩn chính:
Phụ nữ trẻ trong độ tuổi hoạt động tình dục và những thiếu phụ khác có nguy cơ mắc các bệnh truyền nhiễm qua đường tình dục , có đau vùng chậu hoặc bụng dưới, và không có nguyên cớ gây bệnh ngoài viêm vùng chậu. Và khám vùng chậu có:
- đau khi lắc cổ tử cung hoặc
- đau tử cung hoặc
- đau phần phụ.
Rất có thể sử dụng một hoặc nhiều tiêu chí Cung cấp dưới đây để tăng cường tính đặc hiệu của các tiêu chí lâm sàng và giúp đỡ kết luận viêm vùng chậu.
2.3 Tiêu chuẩn chuẩn đoán phụ:
- Nhiệt độ miệng> 101 ° F (> 38,3 ° C);
- Bất thường tiết dịch nhầy hoặc dịch tiết cổ tử cung;
- Số lượng nhiều bạch huyết cầu trên phết nhuộm Gram cổ tử cung;
- Tốc độ lắng đọng hồng cầu cao;
- Protein C bức xúc cao; và
- Xét nghiệm vi khuẩn học dịch tiết âm đạo có vi khuẩn N. gonorrhoeae hoặc C. trachomatis .
2.3 Tiêu chuẩn cụ thể nhất để kết luận PID bao gồm:
- Sinh thiết nội mạc tử cung phân tích với mô bệnh học của viêm nội mạc tử cung;
- Kỹ thuật chụp quang tuyến âm hoặc công nghệ chụp cộng hưởng từ cho thấy các ống chứa đầy chất lỏng, dày; hoặc các nghiên cứu và phân tích Doppler cho thấy nhiễm trùng vùng chậu (tỉ dụ , tăng acid tubal);
- nội soi phát hiện viêm vùng chậu.
Sinh thiết nội mạc tử cung được tiến hành ở thiếu phụ sau giai đoạn nội soi không có chứng cớ trực quan của viêm ống dẫn trứng, vì nội mạc tử cung là tín hiệu độc nhất đối với 1 số thiếu phụ mắc bệnh viêm vùng chậu.
3. Điều trị
3.1 Nguyên tắc chung
• Tất cả các phác đồ điều trị phải có chức năng đối với cả Neisseria gonorrheae,Chlamydia trachomatis và vi trùng yếm khí.
• Điều trị càng sớm nguy cơ di chứng vô sinh về sau càng thấp.
• Điều trị những người có quan hệ tình dục với bệnh nhân trong vòng 60 ngày Tính từ lúc khi có hiện tượng .
• Thể nhẹ điều trị không cần nhập viện.
• Bệnh thể nặng phải nhập viện điều trị .
• Tháo vòng tránh thai (nếu có).
Ở những thiếu phụ mắc viêm vùng chậu ở mức độ có tín hiệu lâm sàng nhẹ hoặc nhàng nhàng , các phác đồ tiêm và đường miệng có hiệu quả tương tự . Quyết định cho dù nhập viện là cần thiết phải dựa trên sự quyết định của bác sĩ khi xem xét thiếu phụ có một trong những tiêu chí được đề xuất sau:
- Trường hợp nguy cấp giải phẫu (tỉ dụ , viêm ru ột thừa) chẳng thể bị đào thải ;
- Áp-xe buồng trứng;
- Mang thai;
- Bệnh nặng, buồn nôn và nôn, hoặc sốt cao;
- Không thể làm theo hoặc phục vụ được phác đồ điều trị ngoại trú;
- không có phục vụ lâm sàng đối với liệu pháp kháng khuẩn đường uống.
3.2 Điều trị ngoại trú
• Phác đồ chọn lựa 1
Ceftriaxone 500mg (tiêm bắp) 1 liều độc nhất + Doxycycline 100mg x 2 lần/ngày (uống) trong 14 ngày
(+/-) Metronidazole 500mg x 2 lần/ngày (uống) trong 14 ngày.
Hoặc
– Cefoxitin 2g (TB) liều độc nhất , kết hợp với Probenecid 1g (uống) song song liều độc nhất + Doxycycline 100mg x 2 lần/ngày (uống) trong 14 ngày (+/-) Metronidazole 500mg x 2 lần/ngày (uống) trong 14 ngày.
Hoặc
– Cephalosporin phiên bản 3 như Cefotaxim 1g hoặc Ceftizoxime 1g (TB) 1 liều độc nhất + Doxycycline 100mg x 2 lần/ngày (uống) trong 14 ngày (+/-) Metronidazole 500mg x 2 lần/ngày (uống) trong 14 ngày.
• Phác đồ sửa chữa
-Ofloxacin 400mg (uống) 2 lần/ngày trong 14 ngày, hoặcLevofloxacin 500mg (uống) 1 lần/ngày trong 14 ngày
(+/-) Metronidazole 500mg (uống) x 2 lần/ngày trong 14 ngày.
• Đối với các bệnh nhân dị ứng với Penicilline
-Nhập viện và điều trị với Clindamycin 900mg truyền tĩnh mạch mỗi 8 giờ + Gentamicin liều trước tiên 2mg/kg (tiêm mạch) hoặc (TB) kế tiếp gia hạn 1,5mg/kg mỗi 8 giờ. Sau 24 giờ lâm sàng cải thiện , chuyển sang: Clindamycin 450 mg uống mỗi 6 giờ cho đủ 14 ngày, hoặc
Doxycycline 100mg x 2 lần (uống)/ngày trong 14 ngày + Metronidazole 500mg (uống) x 2 lần/ ngày trong 14 ngày.
– Hoặc điều trị ngoại trú: Ofloxacin 400mg (uống) 2 lần/ngày trong 14
ngày, hoặc Levofloxacin 500mg (uống) 1 lần/ngày trong 14 ngày (+/-) Metronidazole 500mg (uống) x 2 lần/ngày trong 14 ngày.
3.3 Điều trị nội trú
• Nguyên tắc điều trị nội trú:
– Điều trị với kháng sinh tĩnh mạch ít ra 48 giờ
-Chuyển sang kháng sinh đường uống nếu sau 48 giờ hiện tượng lâm sàng cải thiện .
• Phác đồ chọn lựa 1
-Cefoxitin 2g (TM) mỗi 6 giờ, hoặc Cefotetan 2g (TM) mỗi 12 giờ + Doxycycline 100mg (uống hay TM) mỗi 12 giờ.
hoặc
Cephalosporine phiên bản III như Ceftriaxone 1-2g (TM) 1 lần/ngày + Doxycycline 100mg (uống hay TM) mỗi 12 giờ.
Ngưng sử dụng kháng sinh đường tĩnh mạch sau 48 giờ nếu các hiện tượng lâm sàng cải thiện , chuyển sang kháng sinh uống Doxycycline 100mg 1v x 2 lần/ngày (uống) cho đủ 14 ngày.
• Phác đồ sửa chữa :
-Clindamycin 900mg (TM) mỗi 8 giờ + Gentamicin liều trước tiên 2mg/kg (TM hoặc TB), kế tiếp gia hạn 1,5mg/kg mỗi 8 giờ.
-Chuyển từ đường tĩnh mạch sang đường uống khởi đầu sau 48 giờ có tín hiệu cải thiện các hiện tượng lâm sàng như sốt, buồn nôn, nôn, đau vùng chậu). Dùng Doxycycline 100mg x 2 lần/ngày (uống) cho đủ 14 ngày
hoặc Clindamycin 450mg uống 4 lần/ngày trong 14 ngày.
Trường hợp BN không dung nạp với Doxycycline, có thể sử dụng Azithromycine 1g đơn liều uống 1 lần/tuần x 2 tuần.
• Phác đồ sửa chữa
– Ampicillin – Sulbactam 3g (TM) mỗi 6 giờ + Doxycycline 100mg (đường tĩnh mạch hoặc uống) mỗi 12 giờ.
-Hiệu quả trong điều trị C. trachomatis, N. Gonorrhoeae, và vi khuẩn kỵ khí trên những bệnh nhân áp xe phần phụ.
Item :134
Bệnh viêm vùng chậu (PID) bao gồm một loạt các phản ứng viêm của đường sinh dục nữ trên. Bài viết cung cấp định nghĩa, chuẩn đoán và điều trị bệnh.

 Bioymena
Bioymena 


 6 lưu ý giúp chăm sóc vùng kín tránh viêm nhiễm
6 lưu ý giúp chăm sóc vùng kín tránh viêm nhiễm Triệu chứng, nguyên nhân và cách phòng ngừa viêm âm đạo
Triệu chứng, nguyên nhân và cách phòng ngừa viêm âm đạo Chế độ chăm sóc và ăn uống giúp ngăn ngừa nhiễm nấm âm đạo
Chế độ chăm sóc và ăn uống giúp ngăn ngừa nhiễm nấm âm đạo